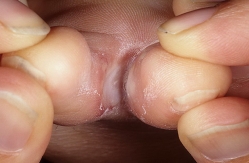
Микозы стоп - грибковое поражение кожи и ногтей стоп любой природы. В России микоз стоп вызывается, как правило, дерматофитами. Местом первичной локализации патогенного гриба при микозе стоп служат, за редким исключением, межпальцевые складки. При прогрессировании микотического процесса поражение затем выходит за их пределы. Различают следующие клинические формы микоза стоп: стертая, сквамозная, гиперкератотическая, интертригинозная (опреловидная), дисгидротическая, острая, поражение ногтей (онихомикоз). Для микоза стоп характерно хроническое, многолетнее течение, обострения и экссудативные клинические проявления присущи лицам молодого и зрелого возраста, монотонное течение по "сухому типу" - лицам пожилого и старческого.
Причины появления микоза на стопах
В распространении микоза стоп основная роль принадлежит общественным баням, саунам, плавательным бассейнам. Проникновению дерматофита в эпидермис способствует нарушение его целости, причинами которого могут быть микротравма, опрелость, потертость, чрезмерная сухость кожи или, наоборот, ее повышенная потливость и другие повреждающие воздействия.
Формы микоза стопы
Стертая форма почти всегда служит началом микоза стоп. Клиническая картина скудная: отмечается небольшое шелушение в межпальцевых складках (нередко только в одной), иногда с наличием мелких поверхностных трещин. Ни шелушение, ни трещины не доставляют никаких беспокойств.
Сквамозная форма проявляется шелушением мелкими пластинчатыми чешуйками преимущественно в межпальцевых складках и на боковых поверхностях подошв (рис. 2). Признаки воспаления обычно отсутствуют. Лишь изредка присоединяется гиперемия кожи, сопровождающаяся зудом.
Гиперкератотическая форма проявляется сухими плоскими папулами и слегка лихенифицированными нуммулярными бляшками синюшно-красноватого цвета, расположенными обычно на сводах стоп. Поверхность высыпаний, особенно в центре, покрыта различной толщины наслоениями чешуек серовато-белого цвета; границы их резкие; по периферии проходит бордюр отслаивающегося эпидермиса; при внимательном осмотре можно заметить единичные пузырьки. Высыпания, серпигинируя и сливаясь, образуют диффузные очаги крупных размеров, которые могут распространиться на всю подошву, боковые поверхности и тыл стоп. При локализации в межпальцевых складках эфлоресценции могут занимать боковые и сгибательные поверхности пальцев, покрывающий их эпидермис приобретает белесоватый цвет. Наряду с такими шелушащимися очагами встречаются гиперкератотические образования по типу ограниченных или диффузных омозолелостей желтоватого цвета с нередкими трещинами на поверхности. Субъективно отмечается сухость кожи, умеренный зуд, иногда болезненность.
Сквамозная и гиперкератотическая формы часто сочетаются друг с другом: нередко их объединяют в одну формы - сквамозно-гиперкератотическую.
Интертригинозная форма микоза стоп клинически сходна с банальной опрелостью (этим объясняется ее название: intertrigo в переводе с латинского означает "опрелость"). Поражаются межпальцевые складки, чаще между III и IV, IV и V пальцами. Кожа складок становится насыщенно красной и отечной, присоединяется мокнутие и мацерация, а нередко довольно глубокие и болезненные эрозии и трещины. Субъективно отмечаются зуд, жжение, болезненность.
Дисгидротическая форма проявляется многочисленными пузырьками с толстой покрышкой. Преимущественная локализация - своды стоп. Высыпания могут захватывать обширные участки подошв, а также межпальцевые складки и кожу пальцев; сливаясь, они образуют крупные многокамерные пузыри; при их вскрытии возникают влажные эрозии розово-красного цвета. Обычно пузырьки располагаются на неизмененной коже; при нарастании воспалительных явлений присоединяется гиперемия и отечность кожи. При угасании воспаления в крупном очаге дисгидротического микоза на своде стопы формируются три зоны. Центральная зона представлена гладкой кожей розово-красного цвета с синюшным оттенком и немногочисленными тонкими чешуйками. В средней зоне на гиперемированном и слегка отечном фоне превалируют многочисленные эрозии, отделяющие скудную серозную жидкость. По периферии преобладают везикулы и многокамерные пузыри. Субъективно отмечается зуд.
Острая форма микоза стоп. Экзацербация экссудативного интертригинозного или дисгидротического микоза стоп может привести в зависимости от вида гриба к развитию острой эпидермофитии или острой руброфитии, которые можно рассматривать, как проявления высокой сенсибилизации к грибам-возбудителям. Протекают они сходно: их можно трактовать, как острый микоз стоп. Заболевание начинается со стремительного прогрессирования экссудативного микоза. Кожа стоп и голеней становится насыщенно гиперемированной и резко отечной; на этом фоне появляются обильные везикулы и пузыри с серозным и серозно-гнойным содержимым, вскрытие которых приводит к многочисленным эрозиям и эрозивным поверхностям; мацерация в межпальцевых складках выходит за их пределы, осложняется эрозиями и трещинами. Температура тела повышается до высоких цифр; развиваются двусторонний пахово-бедренный лимфаденит, лимфангиит. Субъективно отмечается слабость, головная боль, затруднение при ходьбе.
Лечение микоза стоп
Лечение микоза стоп проводится в два этапа: подготовительный и основной.
Цель подготовительного этапа - регресс острого воспаления при интертригинозной и дисгидротической форме и удаление роговых наслоений при сквамозно-гиперкератотической. При обширной мацерации, обильном мокнутии и сплошных эрозивных поверхностей показаны теплые ножные ванны из слабого раствора перманганата калия и примочки из 2% раствора борной кислоты. Во время приема ванны больному следует осторожно удалить мацерированный эпидермис и корки. Затем на пораженные участки наносится крем (но не мазь!), содержащий кортикостероидные гормоны и антибиотики. Экссудативный микоз богат кокковой флорой.
Показаны в первую очередь кремы:
- тридерм (бетаметазона дипропионат, клотримазол, гентамицин),
- дипрогент (бетаметазона дипропионат, гентамицин),
- целестодерм В с гарамицином (бетаметазона валерат, гентамицин).
При угасании острого воспаления следует закончить прием ножных ванн, а кремы заменить мазями, содержащими те же компоненты. При умеренном воспалении (скудное мокнутие, ограниченное эрозирование) необходимость в ножных ваннах отпадает.
Лечение можно начинать с применения кремов, а затем и мазей. С целью удаления роговых наслоений прибегают к различным кератолитическим средствам и методам. Обычно ограничиваются 5%-10%-15% салициловым вазелином, который наносят на подошвы 1-2 раза в сутки (на ночь можно под вощеной бумагой) до полного удаления роговых масс. Более эффективна отслойка по Ариевичу:
на подошвы в условиях стационара на двое суток, а амбулаторно на ночь 4-5 дней подряд под компресс наносят мазь, содержащую салициловую кислоту 12,0, молочную 6,0 и вазелин 82,0.
Хороший эффект дает молочно-салициловый коллодий (молочной и салициловой кислоты по 10,0, коллодия 80,0), которым смазывают подошвы утром и вечером в течение 6-8 дней, затем на ночь под компресс наносят 5% салициловый вазелин, после чего назначают ножные мыльно-содовые ванны и отслаивающийся эпидермис удаляют поскабливанием пемзой.
Основной этап лечения микоза стоп имеет своей целью гибель гриба-патогена. В настоящее время применяются многочисленные противогрибковые препараты местного действия в виде мазей, кремов и растворов: клотримазол, ламизил, микоспор, низорал и др.

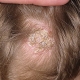 Микоз - любое инфекционное заболевание, возбудителем которого является какой-либо вид паразитических грибков. Внешние проявления и тяжесть микоза зависят от состояния иммунной системы и вида паразитического грибка.
Микоз - любое инфекционное заболевание, возбудителем которого является какой-либо вид паразитических грибков. Внешние проявления и тяжесть микоза зависят от состояния иммунной системы и вида паразитического грибка.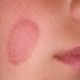 Все микозы кожи называют Tinea. Поражению кожи способствует несколько дополнительных факторов, например это может быть повышенная потливость ил же микротравмы на коже, её потёртость.
Все микозы кожи называют Tinea. Поражению кожи способствует несколько дополнительных факторов, например это может быть повышенная потливость ил же микротравмы на коже, её потёртость.  Характерной особенностью наружного траволечения микозов является использование ядовитых растений, которые не могут быть использованы внутрь.
Характерной особенностью наружного траволечения микозов является использование ядовитых растений, которые не могут быть использованы внутрь.